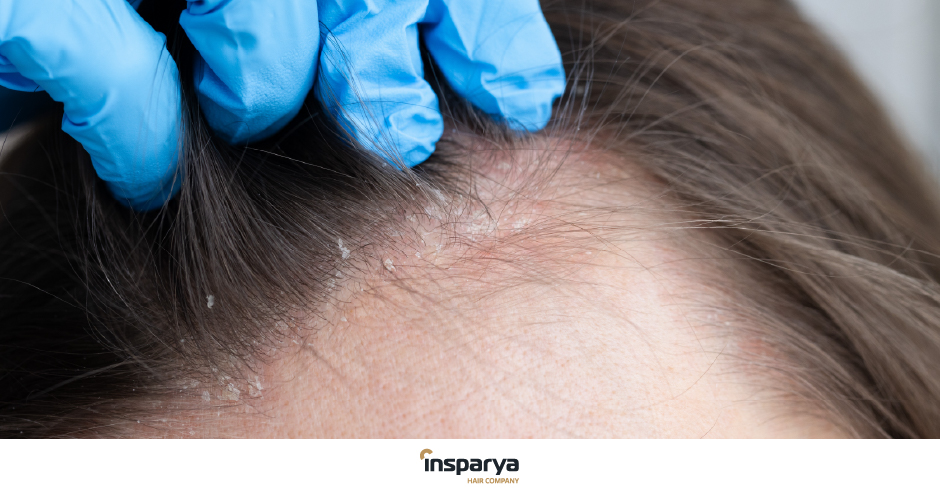
Croste sul cuoio capelluto
Le croste sul cuoio capelluto sono un disturbo comune che si presenta come una manifestazione cutanea secondaria a diverse condizioni dermatologiche. Non si tratta di una malattia autonoma, ma di un sintomo di un problema sottostante, che va indagato con attenzione per impostare il trattamento corretto. Queste formazioni, che possono essere secche, grasse, pruriginose o dolenti, derivano generalmente da processi infiammatori, infezioni o microtraumi della pelle del capo.
In questo articolo analizzeremo le principali cause delle croste in testa, illustrando perché si formano, come distinguerle in base alla condizione di origine e quali sono le strategie terapeutiche più efficaci. L’obiettivo è offrire una guida chiara, aggiornata e basata su fonti mediche affidabili, rivolta a chi desidera comprendere meglio questo sintomo e trovare una soluzione concreta.
Tutte le possibili cause delle croste in testa
Questa condizione cronica colpisce soprattutto le zone della pelle ricche di ghiandole sebacee, tra cui il cuoio capelluto. Si manifesta con arrossamenti, prurito, forfora e formazione di croste giallastre e untuose. È causata da un’eccessiva produzione di sebo e da una proliferazione anomala del lievito Malassezia.
Psoriasi del cuoio capelluto
La psoriasi è una malattia autoimmune che accelera il ciclo di rinnovamento cellulare della pelle. Sul cuoio capelluto può generare placche arrossate ricoperte da squame bianco-argentee, spesso accompagnate da croste secche e prurito. Le lesioni possono estendersi oltre l’attaccatura dei capelli.
Dermatite atopica
Nota anche come eczema, è una patologia infiammatoria cronica che provoca pelle secca, arrossata e fortemente pruriginosa. Nei neonati può manifestarsi come “crosta lattea”. Il grattamento frequente può causare escoriazioni e croste sierose o ematiche.
Infezioni fungine (tinea capitis)
Questa infezione micotica colpisce prevalentemente i bambini e si presenta con chiazze prive di capelli, desquamazione e croste spesse. In forme più gravi si sviluppano lesioni infiammate (kerion) che possono lasciare cicatrici permanenti se non trattate.
Infezioni batteriche
L’impetigine e la follicolite sono le due infezioni batteriche più comuni che interessano il cuoio capelluto. Entrambe possono causare croste giallastre e purulente. L’impetigine è particolarmente contagiosa e spesso insorge in seguito a graffi o lesioni preesistenti.
Reazioni allergiche o da contatto
Allergie a shampoo, tinte per capelli o prodotti cosmetici possono provocare dermatiti da contatto, con formazione di vescicole, essudazione e successiva comparsa di croste. Anche le sostanze irritanti non allergeniche possono scatenare queste reazioni.
Pediculosi
L’infestazione da pidocchi provoca un prurito molto intenso, che porta al grattamento e alla formazione di lesioni e croste, specialmente dietro le orecchie e sulla nuca. Le croste possono anche infettarsi secondariamente.
Patologie autoimmuni e rare
Alcune malattie meno comuni, come il lupus discoide o il pemfigo, possono interessare il cuoio capelluto con lesioni infiammate e crostose. Spesso queste patologie sono accompagnate da sintomi sistemici e richiedono diagnosi specialistica.
Perché si formano le croste
Le croste si generano come parte del naturale processo di guarigione della pelle. Quando il tessuto cutaneo viene danneggiato da infiammazioni, infezioni o graffi, il corpo produce siero, sangue o pus. Questi fluidi, una volta essiccati, formano una barriera protettiva: la crosta. Essa ha il compito di difendere la zona lesa da nuovi traumi e da agenti patogeni, permettendo la rigenerazione dei tessuti sottostanti.
Come distinguere le diverse condizioni (diagnosi differenziale)
- Dermatite seborroica: croste grasse e giallastre, spesso con forfora.
- Psoriasi: croste spesse, secche e biancastre, placche che possono superare la linea dei capelli.
- Tigna: aree senza capelli, croste spesse, spesso in bambini.
- Impetigine: croste color miele, essudazione e contagiosità elevata.
- Eczema: pelle secca, arrossata, croste da grattamento.
- Pidocchi: prurito intenso, lendini visibili, croste da graffi.
- Lupus/pemfigo: croste resistenti, a volte ulcerate, presenza di altri sintomi sistemici.
Se le croste non migliorano con trattamenti di automedicazione, si estendono o si accompagnano a dolore, perdita di capelli o segni di infezione, è importante consultare un dermatologo.
Soluzioni raccomandate per le Croste in Testa
Trattamenti farmacologici
- Per la dermatite seborroica: shampoo medicati con ketoconazolo, zinco piritione, solfuro di selenio; cortisonici topici in fase acuta.
- Per la psoriasi: cortisonici ad alta potenza, calcipotriolo, catrame, acido salicilico, nei casi gravi farmaci sistemici o biologici.
- Per l’eczema: emollienti quotidiani, cortisonici topici, antistaminici per il prurito, eventualmente immunomodulatori.
- Per le infezioni fungine: antifungini orali (es. griseofulvina o terbinafina), shampoo antimicotici.
- Per le infezioni batteriche: antibiotici topici (mupirocina) o sistemici se estese.
- Per i pidocchi: lozioni pediculocide, rimozione delle lendini, trattamento degli oggetti personali.
- Per patologie autoimmuni: immunosoppressori, cortisonici sistemici, farmaci specifici prescritti dallo specialista.
Rimedi naturali (con cautela)
- Tea tree oil: utile nella dermatite seborroica e contro i pidocchi.
- Aloe vera: lenitiva e idratante per cute irritata.
- Olio di cocco o oliva: emollienti, ammorbidiscono le croste.
- Aceto di mele: risciacquo delicato per riequilibrare il pH.
Questi rimedi vanno utilizzati con attenzione, dopo aver escluso allergie, e solo come supporto alle terapie principali.
Igiene e prevenzione
- Lavare regolarmente il cuoio capelluto con shampoo delicati o specifici.
- Evitare di grattare: favorisce infezioni e peggiora le croste.
- Non condividere oggetti per capelli.
- Mantenere l’ambiente pulito e asciutto.
- Curare lo stile di vita: ridurre lo stress, alimentazione sana, evitare alcol e fumo.
Quando rivolgersi al medico
È consigliabile consultare un dermatologo quando:
- Le croste non guariscono in 1-2 settimane.
- Si diffondono o peggiorano.
- Sono dolorose, secernono pus o si accompagnano a febbre.
- Si nota perdita di capelli.
- C’è dubbio diagnostico o sospetto di malattia autoimmune.
Fonti e riferimenti
- American Academy of Dermatology (www.aad.org)
- Mayo Clinic (www.mayoclinic.org)
- Istituto Superiore di Sanità (www.iss.it)
- Manuale MSD per operatori sanitari (www.msdmanuals.com)
- PubMed (www.pubmed.ncbi.nlm.nih.gov) per studi clinici aggiornati
- National Eczema Association (www.nationaleczema.org)
